Famiglia
Disuguaglianze e povertà abbassano l’aspettativa di vita dei bambini
Save the Children pubblica la XIII edizione dell’Atlante dell’infanzia a rischio in Italia “Come stai?”. In Italia, dove quasi un milione e quattrocentomila bambini vivono in povertà assoluta, la pandemia ha amplificato l’intreccio tra disuguaglianze e salute, dalla nascita all’adolescenza. Se un bambino che nasce a Caltanissetta ha 3,7 anni in meno di aspettativa di vita di chi è nato a Firenze, la speranza di vita in buona salute segna un divario di oltre 12 anni tra Calabria e provincia di Bolzano
di Redazione

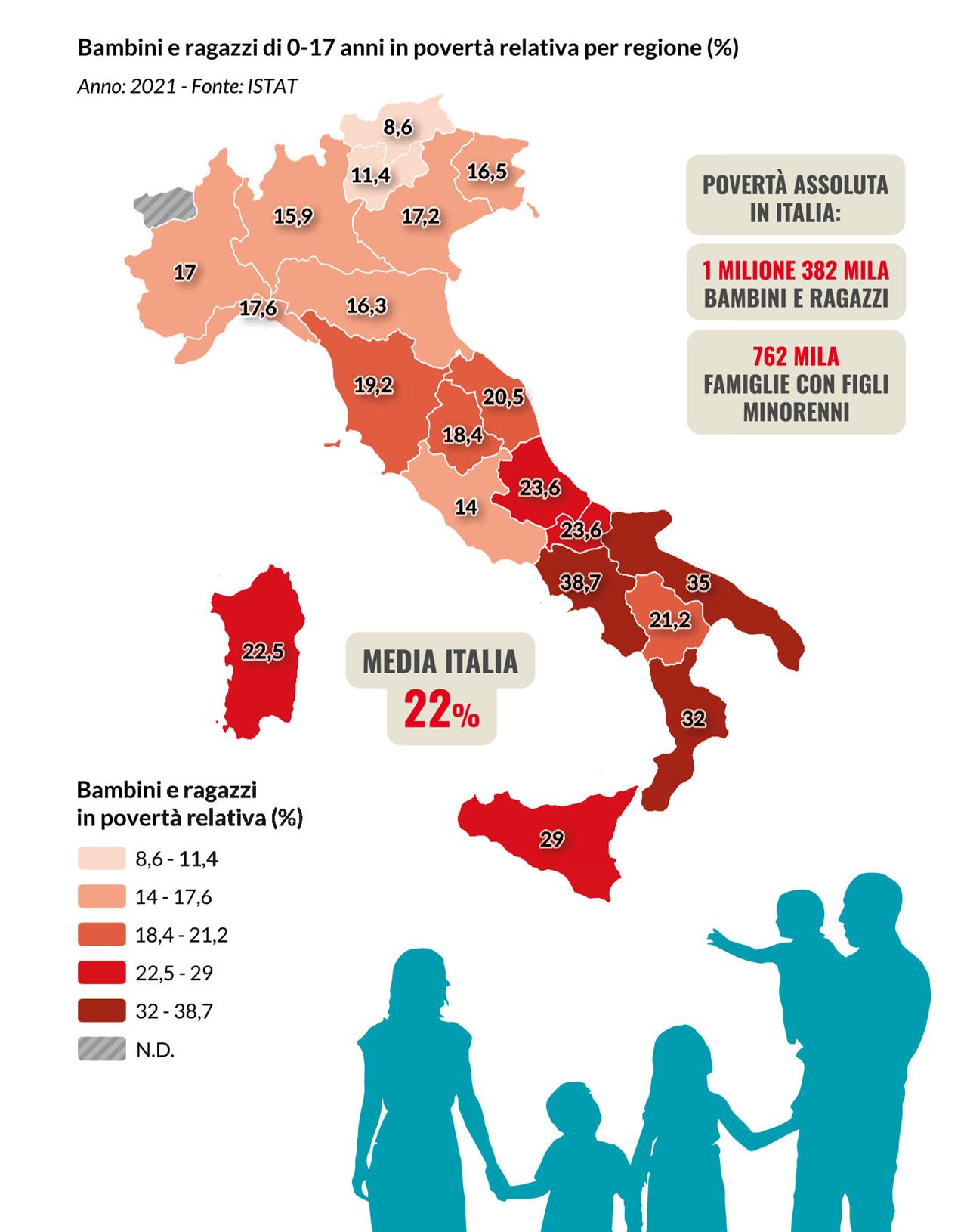
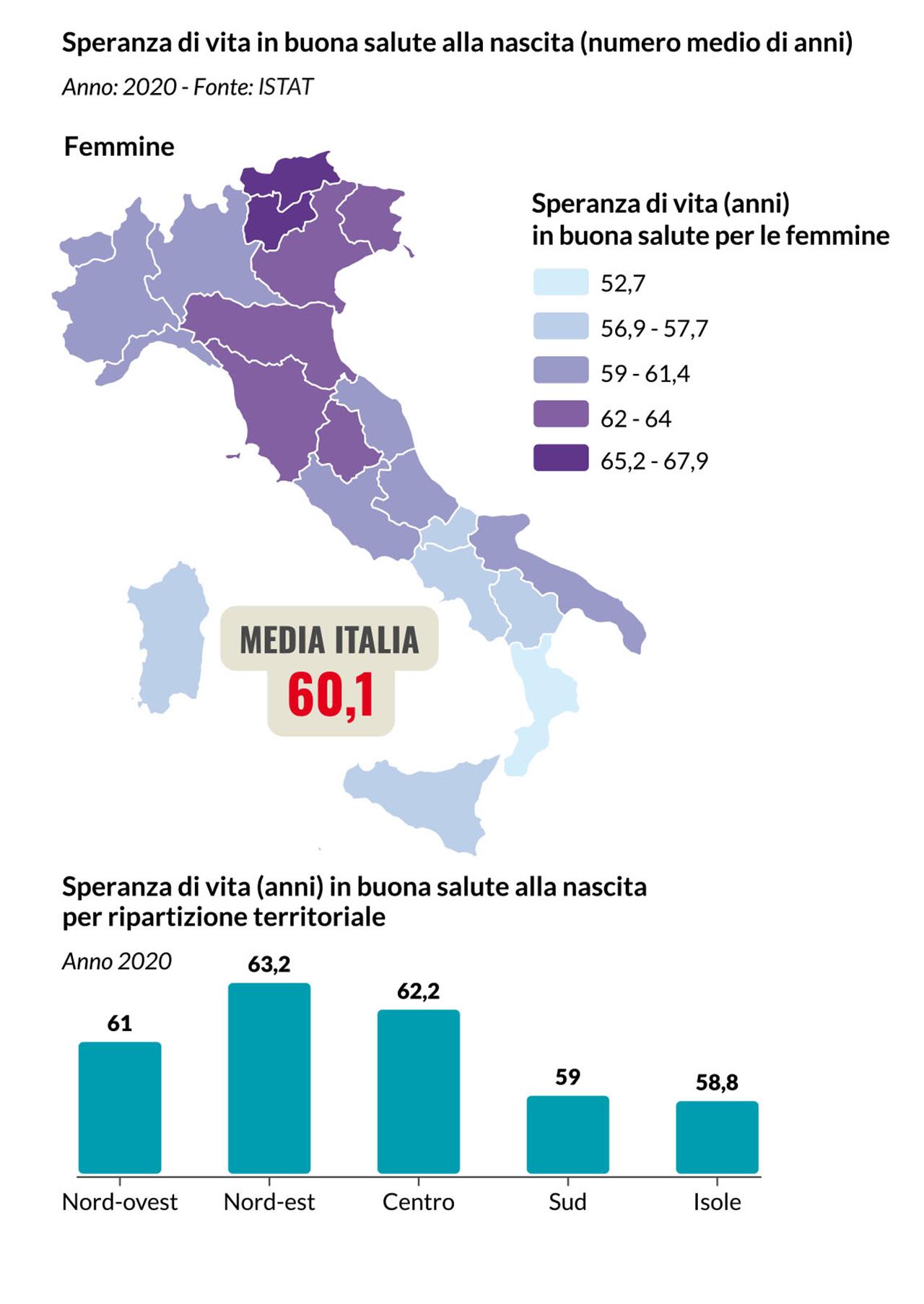
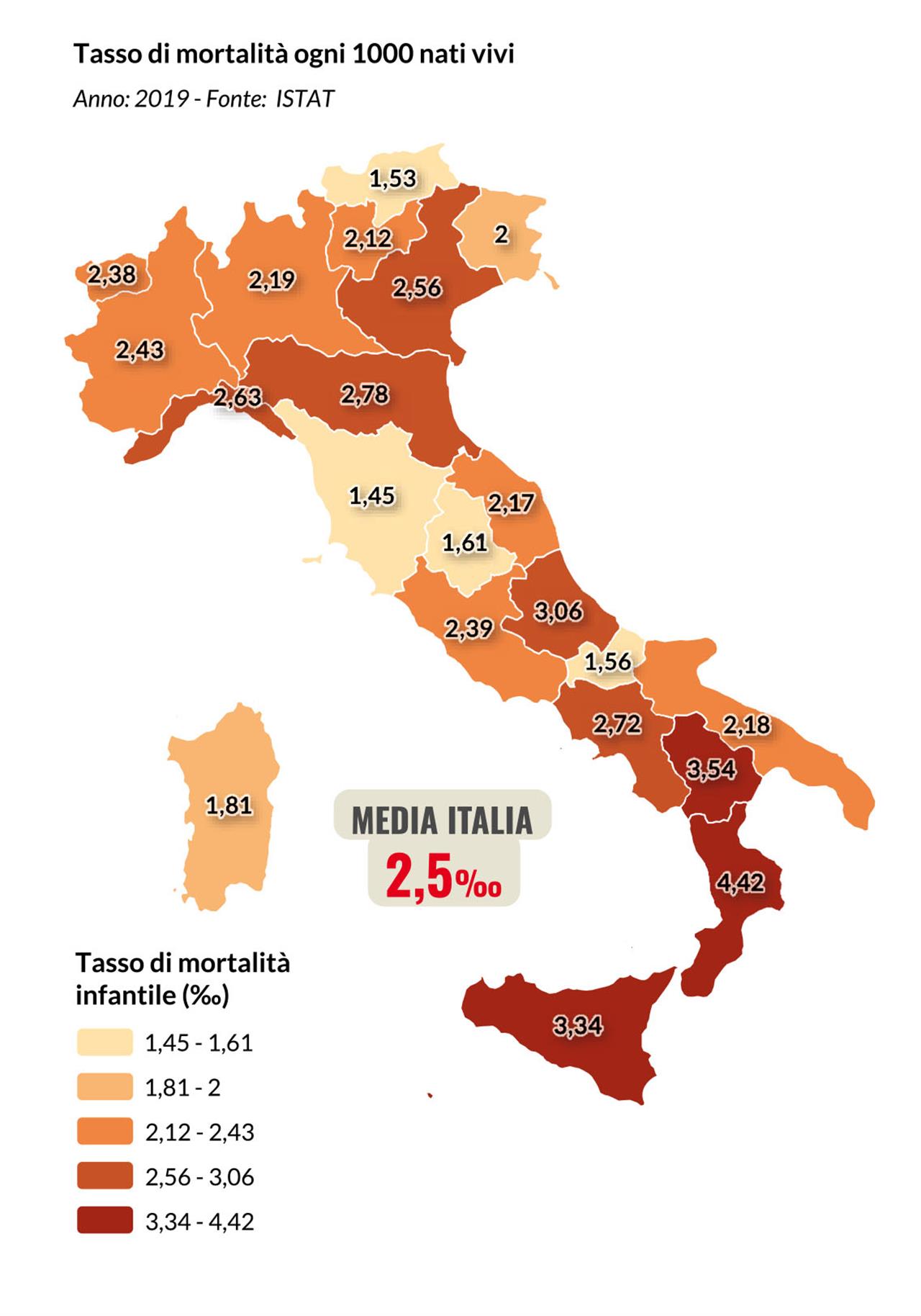
Poveri di tutto, anche di salute. Le bambine, i bambini e gli adolescenti colpiti dalle disuguaglianze socioeconomiche, educative e territoriali, ne subiscono l’impatto anche sulla salute e il benessere psico-fisico. In Italia, dove quasi un milione e quattrocentomila bambini vivono in povertà assoluta – una percentuale media del 14,2% di tutti i minori, che sale però fino al 16% nel Mezzogiorno – si registrano disuguaglianze socioeconomiche che incidono direttamente sulla salute dei bambini, penalizzando chi maggiormente avrebbe bisogno, nel proprio territorio, dei servizi di cura, prevenzione e promozione della salute e del benessere psico-fisico. Se in Italia la speranza di vita alla nascita nel 2021 si attesta a 82,4 anni, ci sono 3,7 anni di differenza tra l’aspettativa di vita di chi nasce a Caltanissetta (80,2) e di chi nasce a Firenze (83,9). L’ultimo rapporto Istat sul Benessere equo e sostenibile evidenzia una differenza anche maggiore rispetto all’aspettativa di vita in buona salute: ci sono oltre 12 anni di differenza per esempio tra chi nasce nella provincia di Bolzano (67,2 anni) e chi nasce in Calabria (54,4 anni) . Tra le bambine la forbice è ancora più ampia, 15 anni in meno in Calabria rispetto al Trentino. Prima della pandemia, secondo gli ultimi dati disponibili, il tasso di mortalità infantile (entro il primo anno di vita) era di 1,45 decessi ogni 1000 nati vivi in Toscana ma era più che doppio in Sicilia (3,34) e triplo in Calabria (4,42), con ben il 38% dei casi di decesso relativi a bambini con mamme di origine straniera. Un bambino del Mezzogiorno che si ammalava nel 2019 aveva una probabilità di dover migrare in altre regioni per curarsi del 70% in più rispetto a un bambino del Centro o del Nord Italia. Non è solo il sistema sanitario ad influenzare la salute dei bambini, sulla quale gravano tutti i determinanti sociali legati al contesto territoriale in cui si cresce, alle condizioni economiche, al livello di istruzione, all’ambiente, alle reti sociali e dei servizi.
Questa è la chiave di lettura della XIII edizione dell’Atlante dell’infanzia a rischio in Italia, dal titolo “Come stai?”, diffuso oggi in vista della Giornata mondiale dell’Infanzia e dell’Adolescenza da Save the Children, che fotografa anche quest’anno le condizioni di vita di bambini, bambine e adolescenti nel nostro Paese.
«“Come stai?” è la domanda che molti ragazzi e ragazze avrebbero voluto sentirsi rivolgere durante la pandemia e che ancora oggi non viene loro rivolta dagli adulti. Abbiamo voluto dedicare l’Atlante del 2022 alla salute perché è necessario assicurare a tutti i bambini e gli adolescenti una rete di servizi di prevenzione e cura all’altezza delle necessità, superando le gravi disuguaglianze territoriali che oggi incidono sul sistema. Nel panorama mondiale, il nostro servizio sanitario nazionale si posiziona come una eccellenza per la cura dei bambini, ma questo non deve spingerci ad ignorare i divari e le criticità che la pandemia ha contribuito ad accentuare. Al tempo stesso, i dati dell’Atlante mostrano la necessità di mettere la salute dei bambini al centro di tutte le scelte politiche, dalla tutela dell’ambiente urbano alle mense scolastiche, fino agli spazi per lo sport e il movimento, con una particolare attenzione al tema della salute mentale degli adolescenti, fortemente colpiti dalla pandemia. Questo impegno è ancor più urgente oggi, in un Paese che attraversa una difficile fase economica e che ha toccato il picco di quasi un milione e 400mila bambini in povertà assoluta. Per molti di loro, la povertà materiale ed educativa si traduce anche in povertà di salute e occorre fare di tutto per spezzare questo circolo vizioso, orientando le risorse disponibili sui territori che maggiormente soffrono queste difficoltà», ha dichiarato Claudio Tesauro, Presidente di Save the Children Italia.
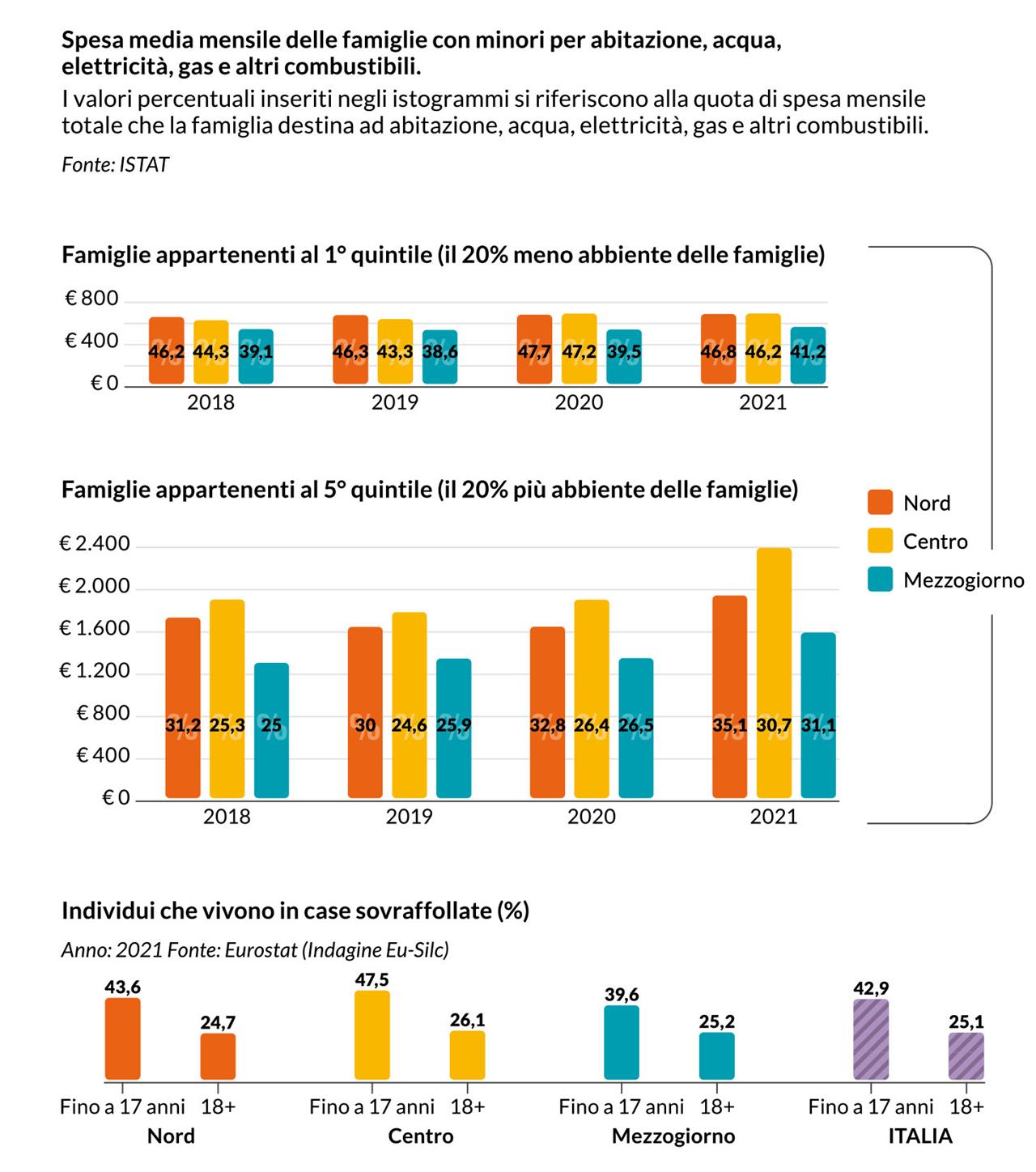
Il Servizio sanitario nazionale è caratterizzato da elevate professionalità, qualità delle cure e una forte inclusività, tutte caratteristiche che pongono ancora oggi l’Italia tra i Paesi più avanzati al mondo in termini di tutela della salute dell’infanzia. La pandemia ha, tuttavia, acuito i divari territoriali e fatto esplodere problemi stratificati negli anni. Al netto dei recenti finanziamenti straordinari per la pandemia, nel decennio pre-Covid-19 l’Italia ha dedicato sempre meno risorse pubbliche all’assistenza sanitaria per la quale nel 2019 ha investito il 6,4% del Pil, molto meno della Germania (9,8%) o della Francia (9,3%), mentre è cresciuta la spesa sanitaria a carico delle famiglie, pari al 2,3% del PIL, quando in Francia e Germania si limitava all’1,9 e all’1,8%. Le famiglie italiane più abbienti con figli minorenni (5° quintile) spendono in media per la salute circa 250 euro mensili, affidandosi quindi di più ai privati, mentre quelle meno abbienti (1° quintile) non raggiungono un quinto di tale spesa (meno di 50 euro) al centro nord, o lo superano di poco nel Mezzogiorno, affidandosi quindi molto di più al SSN, quando presente.
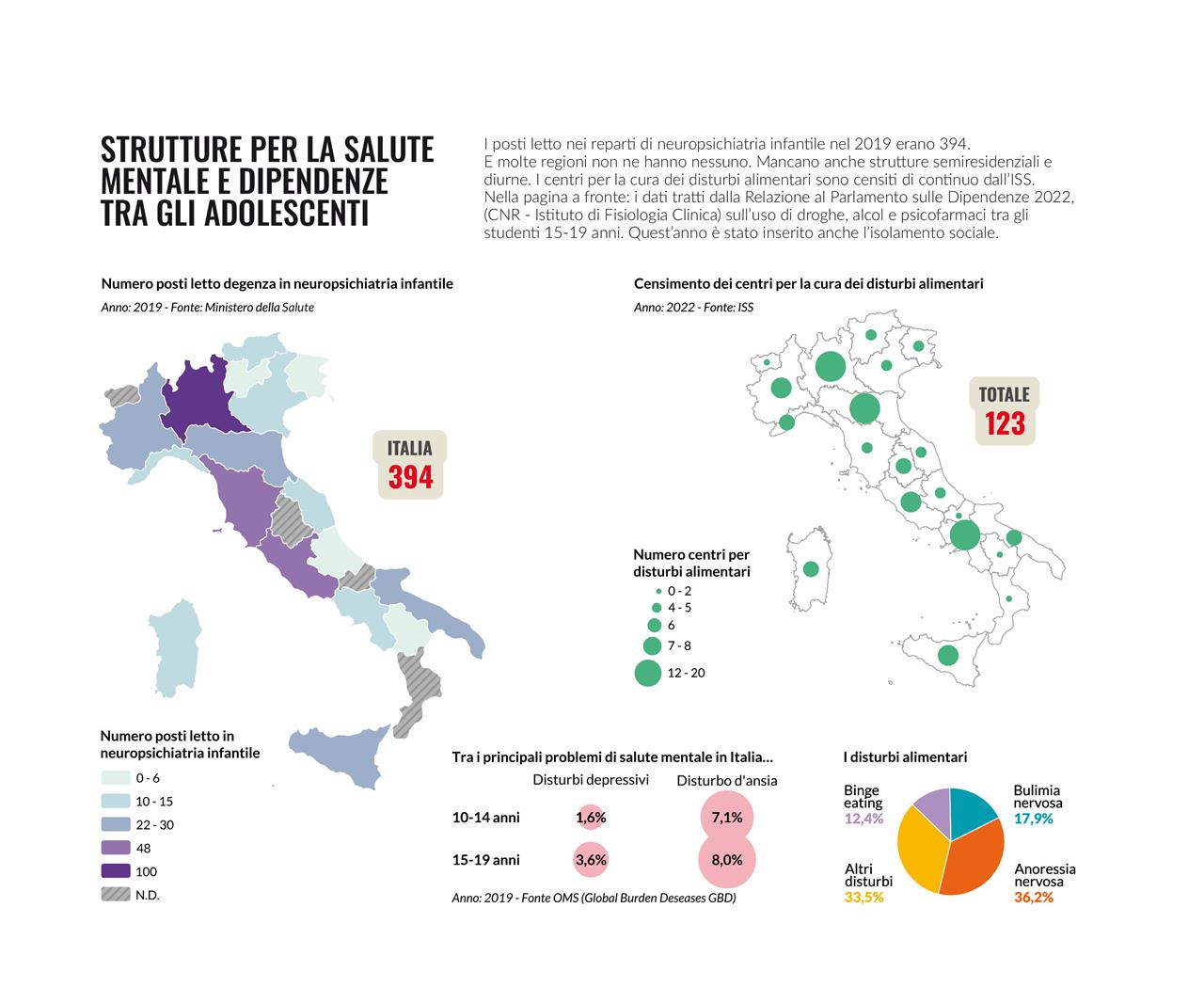
Nella ripartizione dei fondi pubblici per la salute, solo il 12% è impiegato nella prevenzione e nella medicina di base, che sono invece fondamentali per la salute dei bambini nel medio e lungo periodo. La quota principale (44%) è impiegata per l’assistenza ospedaliera, ma solo il 6% di queste risorse sono destinate ai minorenni, a fronte di una percentuale di questi sul totale della popolazione del 15,6%, e nel 2020 i posti letto in degenza ordinaria nei reparti pediatrici erano solo il 4,1% del totale.Nonostante il crollo demografico – con meno di 400mila nati nel 2021 – mancano all’appello sui territori ben 1.400 pediatri di base e la media di bambini under14 assistiti per pediatra è pari a 883, sebbene vi sia un limite stabilito per legge di massimo 800 assistiti per pediatra, mentre lo screening neonatale esclude ancora, in molte regioni, alcune malattie anche gravissime, che potrebbero essere diagnosticate precocemente.
Nel biennio 2020-21, gli effetti della pandemia si sono fatti sentire fortemente. Per esempio, le vaccinazioni nei primi mesi di vita hanno subito una significativa riduzione, e si è verificata, tra il resto, una contrazione drastica delle diagnosi di tumore pediatrico che si sono ridotte del 33% nel 2020 Già prima del Covid19, il numero dei consultori familiari si era andato assottigliando. Tra il 2014 e il 2020 c’è stata una riduzione di oltre il 6% del numero di centri attivi e nel biennio 2018-19 la media di utenti per singola struttura era di 32.325 persone, ben al di sopra dei 20.000 stabiliti dalla legge (34/1996), e con un’ampia disparità territoriale (Lazio, Veneto e Campania hanno in media bacini di utenza di oltre 40 mila persone per ciascun consultorio). Gli effetti peggiorativi della pandemia sono evidenti anche nel crescente disagio mentale di preadolescenti e adolescenti. In 9 regioni italiane oggetto di monitoraggio, i ricoveri per patologia neuropsichiatrica infantile sono cresciuti del 39,5% tra il 2019 e il 2021(prime due cause, psicosi e disturbi del comportamento alimentare), mentre in tutto il Paese si contano solo 394 posti letto in degenza in questi reparti. Ci sono regioni che non ne hanno neanche uno, come Calabria, Molise, Umbria e Valle d’Aosta, in Lombardia sono 100. Ma è molto grave anche l’assenza o la carenza di strutture semiresidenziali, centri diurni, strutture per gli interventi intensivi a domicilio, tutta la rete coordinata di cura che dovrebbe evitare il ricovero. Purtroppo, invece, un’indagine condotta dalla Società Italiana di Pediatria tra marzo 2020 e marzo 2021 in 9 regioni italiane (Abruzzo, Basilicata, Emilia Romagna, Friuli Venezia Giulia, Lazio, Liguria, Lombardia, Marche, Umbria), evidenzia un aumento del 39,5% nei ricoveri per patologia neuropsichiatrica infantile; la principale causa è stata l’ideazione suicidaria seguita da depressione e disturbi della condotta alimentare. In generale, siamo di fronte ad un bisogno di sostegno consistente che non trova risposta. Secondo le stime, già prima della pandemia 200 bambini e ragazzi su 1000 manifestavano un disturbo neuropsichiatrico (1.890.000 minori), ma meno di un terzo aveva accesso ad un servizio territoriale di neuropsichiatria dell’infanzia e dell’adolescenza e nella metà dei casi non riusciva ad avere risposte terapeutico-riabilitative appropriate nel proprio territorio.
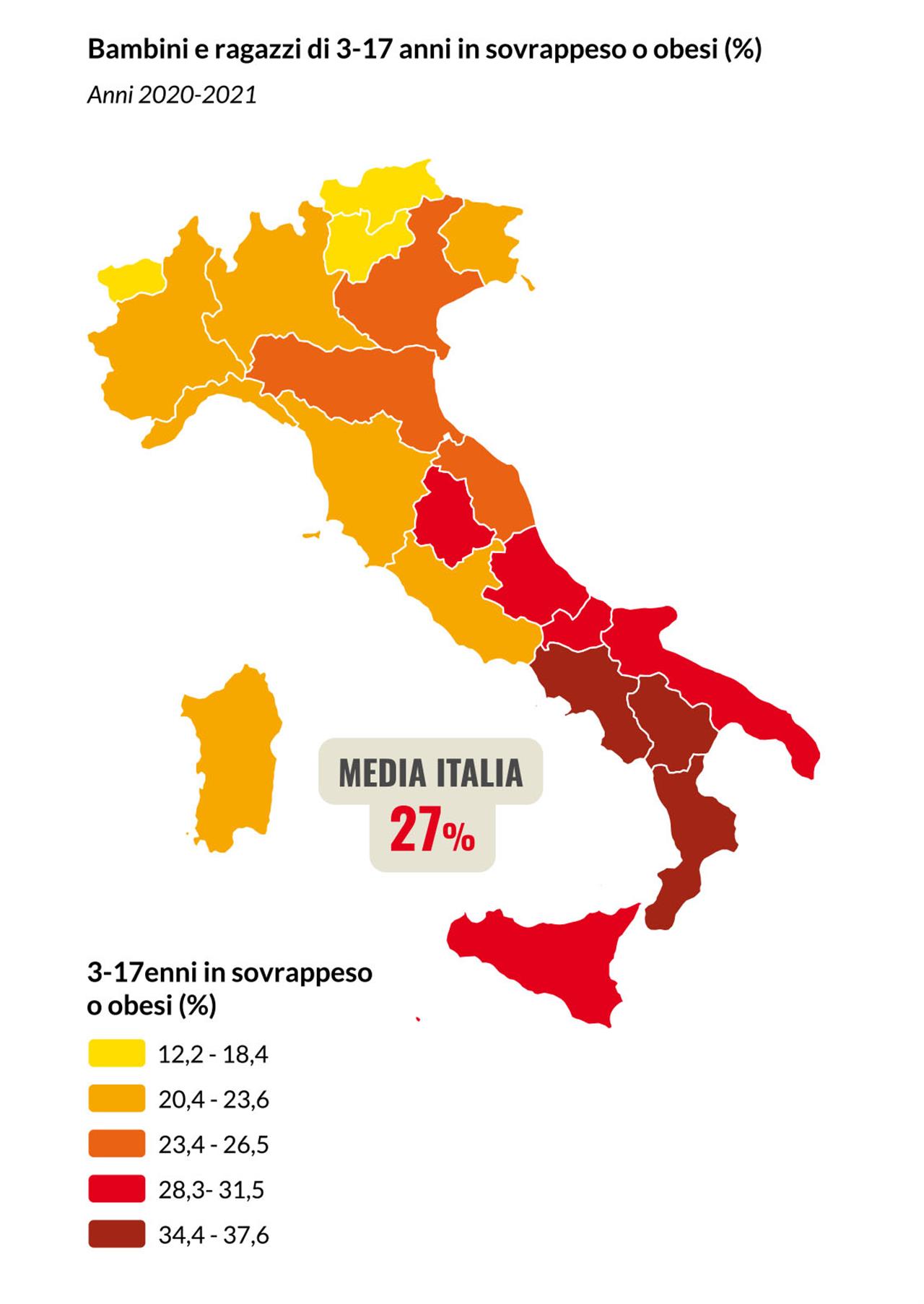
Come si evidenzia nelle pagine dell’Atlante, non è solo il sistema sanitario a dover assicurare la salute di un bambino. È l’intero ambiente di crescita, in tanti suoi aspetti, a giocare infatti un ruolo decisivo. Occorre dunque considerare che l’81,9% dei bambini vive in zone dove la concentrazione di polveri sottili è maggiore dei valori limite indicati dall’Organizzazione Mondiale della Sanità come non rischiosi per la salute (il 100% in ben 8 regioni: Emilia Romagna, Friuli Venezia Giulia, Liguria, Lombardia, Piemonte, Puglia, Trentino Alto Adige, Veneto. Questi inquinanti sono una possibile causa scatenante dell’asma che colpisce l’8,4% dei bambini tra i 6 e i 7 anni, ma incidono anche sullo sviluppo cognitivo dei bambini, che migliora del 13% nelle scuole con i più bassi livelli di polveri sottili nell’aria. Un bambino o ragazzo su 4 non pratica mai sport (3-17 anni), con una ampia forbice che va dal 45,5% della Campania al 6,9% della Provincia Autonoma di Bolzano. Con la pandemia, i bambini tra i 3 e 10 anni in sovrappeso o obesi sono passati dal 32,6% (biennio 2018-19) al 34,5% (2020-21). La povertà alimentare colpisce 1 bambino su 20, mentre l’accesso alla mensa scolastica, che per alcuni sarebbe l’unica chance quotidiana di un pasto equilibrato e proteico, si limita ad 1 bambino su 2 nella scuola primaria; la mensa scolastica dovrebbe essere considerata come un servizio essenziale tra i 3 e i 10 anni. La buona alimentazione fa difetto anche per il 32% degli adolescenti 11-17enni, che non mangia mai frutta e verdura.
“Il PNRR prevede un investimento significativo sulla Missione Salute (più di 15 miliardi) e disegna una riforma della sanità territoriale che può rispondere a molte delle criticità rilevate dall’Atlante. A partire dalle Case della Comunità che potrebbero diventare il fulcro di una nuova rete integrata con i servizi sociali ed educativi, sostenuta dal rilancio dei Consultori e dei servizi per la salute minorile, da costruire con la partecipazione dei cittadini. Ma perché questo sia possibile è indispensabile accompagnare l’investimento sulle strutture ad un investimento di lungo periodo sulle risorse umane ed è necessario colmare in primo luogo le gravissime disuguaglianze di accesso ai servizi che oggi vediamo esplodere nelle aree più deprivate del Paese, con liste di attesa di anni per accedere a servizi di riabilitazione per l’infanzia, bambini senza pediatra, adolescenti che entrano nei reparti di emergenza psichiatrica dopo aver inutilmente cercato un servizio territoriale cui rivolgersi per tempo. Sono queste e tante altre, in carne ed ossa, le domande di salute che attendono risposta. ll diritto alla salute dei bambini, delle bambine e degli adolescenti impone scelte coraggiose per il rilancio di un servizio sanitario nazionale che ha spinto in tanti anni l’Italia ai primi posti nel panorama mondiale e che fa dell’universalità di accesso un principio fondamentale. Il superamento delle disuguaglianze nella salute dei bambini è un investimento di lungo termine, ma preziosissimo, perché sappiamo che se si cambia l’inizio della storia, si può cambiare tutta la storia.” ha dichiarato Raffaela Milano, Direttrice dei Programmi Italia-Europa di Save the Children.
Credit Foto Apertura Francesca Leonardi per Save the Children
Nessuno ti regala niente, noi sì
Hai letto questo articolo liberamente, senza essere bloccato dopo le prime righe. Ti è piaciuto? L’hai trovato interessante e utile? Gli articoli online di VITA sono in larga parte accessibili gratuitamente. Ci teniamo sia così per sempre, perché l’informazione è un diritto di tutti. E possiamo farlo grazie al supporto di chi si abbona.
